Hasta Schnitzler sendromu kronik kurdeşen, kemik ağrısı ve gama fraksiyonunda monoklonal antikorlarda artış var. Otoimmün hastalık için nedensel bir tedavi henüz mevcut değildir çünkü etiyoloji bilinmemektedir. PUVA tedavisi kurdeşenlere karşı kendini kanıtlamıştır.
Schnitzler Sendromu nedir?

© rumruay - stock.adobe.com
Schnitzler sendromu Fransız dermatolog L. Schnitzler'in adını taşıyan nadir ve şimdiye kadar teşhis konmamış bir hastalıktır. 1972'de hastalığı tanımlayan ilk kişi oldu. Keşiften bu yana neredeyse birkaç yüz vaka biliniyor. Ortalama olarak, hastalık en sık 50 yaşından sonra ortaya çıkar. Geçmişte, 35 yaşın altındakiler nadiren olmuştur.
Schnitzler sendromu, kronik kurdeşen ve kan proteinlerinin gama fraksiyonunda monoklonal antikorlarda patolojik bir artış ile karakterizedir. Monoklonal antikorlar aynı moleküler yapıya sahiptir ve spesifik antijenin aynı determinantında uzmanlaşmıştır.
Nadir görülmesi nedeniyle Schnitzler sendromu henüz kesin olarak araştırılmamıştır. Tüm araştırma sonuçlarının çoğu son araştırmalardan gelir ve sadece yaklaşık 100 bilinen vakayla ilgilidir. Bu araştırma durumu nedeniyle, Schnitzler sendromuyla olan tüm bağlantılar oldukça belirsiz olarak değerlendirilmelidir.
nedenleri
Schnitzler sendromu üzerine yapılan güncel araştırma sonuçları, otoimmünolojik bir etiyolojiye işaret etmektedir. Ancak nedensel ilişki kesin olarak araştırılmamıştır. Araştırma, otoimmün hastalığın esas olarak tüm hastalarda önceden tespit edilebilen gama fraksiyonunun monoklonal antikorlarına dayandığı fikrine dayanmaktadır.
Otoimmün hastalıkların etiyolojisi hakkında çok az şey bilinmektedir. Bağışıklık sisteminin hatalı programlanması hastalık grubunun nedeni olarak kabul edilir. Schnitzler sendromunun hangi birincil nedeni hastalığın salgınını tetiklediği karanlıkta kalır. Örneğin, belirli viral enfeksiyonlar düşünülmelidir.
Ancak, şimdiye kadar incelenen vakalarda herhangi bir önceki ortak hastalık tespit edilememiştir. Bilinen vakaların az sayıda olması nedeniyle, nedeni araştırmak muhtemelen yıllar, hatta on yıllar alacaktır.
Belirtiler, rahatsızlıklar ve işaretler
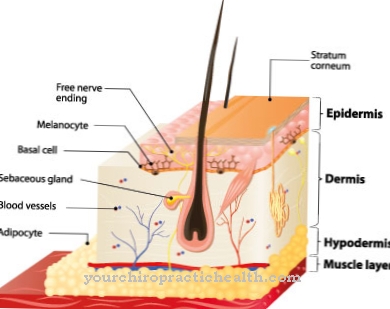
Schnitzler sendromunun ilk semptomları ürtiker bölgesinden gelir. Erken evrenin neredeyse yarısında kaşıntı olmaksızın, ancak hastalık ilerledikçe kaşıntılı hale gelebilir. Periyodik ateş ve kilo kaybı tabloya hakimdir. Aynı şey artralji için de geçerli. Kurdeşenler çoğunlukla gövde, kollar ve bacaklarda meydana gelir. Genellikle avuç içi, ayak tabanı, baş ve boyun lezyonlardan etkilenmez.
Bazı hastalarda anjiyoödem ve kemik ağrısı da bildirilmiştir. Lenf düğümü şişmesi, hepatosplenomegali ve yorgunluk da gelişebilir. Bazı hastalarda dalak ve karaciğer büyümüştür. Schnitzler sendromu kroniktir ve sistemik amiloidoz ile sonuçlanabilir.
Ek olarak, vakaların yüzde onundan fazlası lenfoma veya Waldenström hastalığı gibi lenfoproliferatif hastalıklar geliştirir. Bu komplikasyonların ortaya çıkması genellikle on, hatta yirmi yıl sürer.
Hastalığın teşhisi ve seyri
Dermatolog, Schnitzler sendromunu klinik ve laboratuvar testleri temelinde teşhis eder. İmmünoelektroforez, monoklonal gammopati gösterir. Ek olarak, ESR büyük ölçüde artırılabilir. Kan sayımında lökositoz, trombositoz veya anemi gibi düzensizlikler görülebilir. Ayırıcı tanı açısından özellikle yetişkin Still sendromu düşünülmelidir.
Ayırıcı tanıda lenfomalar, kriyoglobulinemi veya sistemik lupus eritematoz da düşünülmelidir. Aynı şey Quincke'nin ödemi, hiper-IgD sendromu, CINCA sendromu ve Muckle-Wells sendromu için de geçerlidir. Şimdiye kadar, araştırmalar, çok sayıda ayırıcı tanı nedeniyle muhtemelen yanlış tanı konmuş çok sayıda bildirilmemiş hasta olduğunu varsaymıştır.
Schnitzler sendromlu hastaların yaşam beklentisi etkilenmez. Bununla birlikte, lenfoproliferatif ikincil hastalıkları zamanında tespit etmek için düzenli muayeneler endikedir.
Komplikasyonlar
Schnitzler sendromunun bir sonucu olarak çeşitli komplikasyonlar ortaya çıkabilir. Kilo kaybı ve kurdeşen gibi ikincil hastalıklar hastalığın tipik özellikleridir. Buna ödem, kemik ağrısı ve lenf düğümlerinin şişmesi eşlik edebilir. Kronik yorgunluk nadiren ortaya çıkar.
Dalak ve karaciğer büyüdüğünde, kalıcı ağrı ve organlarda iltihaplanma gibi çeşitli rahatsızlıklara neden olabilir. Vakaların yüzde onundan fazlasında, lenfoma veya Waldenström hastalığı gibi hastalıklar gelişir - genellikle hastalıktan on ila yirmi yıl sonra ortaya çıkan komplikasyonlar. Kronik iltihaplanma ayrıca amiloidoz riskini de taşır ve bu da ciddi komplikasyonlarla ilişkilendirilir. Son olarak, Schnitzler sendromu tromboz ve kemik hastalıkları riskini artırır.
Bu nadir hastalığın tedavisi, ciddi yan etki ve etkileşim riski taşır. Kullanılan ağrı kesiciler bazen iltihaplanmaya bağlı anemiye neden olabilir. Antihistaminikler ve klorokin kullanımı mide-bağırsak şikayetlerine, kol ve bacaklarda ve kaslarda ağrıya ve sıklıkla cilt tahrişlerine neden olabilir. PUVA tedavisinin bir parçası olarak ciltte kaşıntı, bulantı ve kızarıklık meydana gelebilir. Saç köklerinde sivilce, cilt pigmentasyonu ve iltihaplanma çok nadirdir. Nadir durumlarda tırnak yatağında kanama da meydana gelebilir.
Ne zaman doktora gitmelisiniz?
Schnitzler sendromu her zaman bir doktor tarafından tedavi edilmelidir. Bu hastalık kendi kendine iyileşemez, bu nedenle ilgili kişi genellikle her zaman tıbbi tedaviye bağımlıdır. Ancak erken ve doğrudan tedavi yoluyla başka komplikasyonlar önlenebilir.
Hastada çok şiddetli kaşıntı varsa doktora başvurulmalıdır. Ateşin ve önemli bir kilo kaybının meydana gelmesi nadir değildir. Bu şikayetler belirli bir sebep olmaksızın ortaya çıkarsa derhal doktora başvurulmalıdır. Ayrıca kemiklerde şiddetli ağrı veya genel yorgunluk ve yorgunluk genellikle Schnitzler sendromunu gösterir ve ayrıca bir doktor tarafından muayene edilmelidir.
Schnitzler sendromu durumunda aile hekimi görülebilir. Tam iyileşme genellikle mümkün olmamakla birlikte, daha sonra ilgili bir uzman tarafından daha fazla tedavi uygulanır. Schnitzler sendromu psikolojik şikayetlere veya depresyona da yol açabileceğinden, bir psikoloğa da danışılmalıdır.
Terapi ve Tedavi
Schnitzler sendromunun tedavisi de tanı kadar zor. Sebepler kesin olarak netleştirilmediğinden, nedensel bir tedavi mevcut değildir. Yalnızca semptomatik tedaviler uygulanabilir. Semptomatik tedavi de zor olabilir. Özellikle kurdeşenlerin tedavisi zordur çünkü NSAID'ler kısa ömürlüdür veya hastalar için etkisizdir.
Aynı şey antihistaminikler, hidroklorokin veya klorokin için de geçerlidir. Şimdiye kadar, hastalara deneysel olarak glukokortikoidler, immünoglobulinler ve plazmaferez verilmiştir. Bununla birlikte, bu önlemlerin de kovanlara karşı etkili olduğu kanıtlanmamıştır. Bazı durumlarda sadece PUVA tedavisinin çözüm olduğu kanıtlanmıştır. Aralıklı ateş atakları ve kemik ağrısı için tedavi daha kolaydır.
NSAID'ler bu bağlamda terapi için uygundur. İnflamatuar anemi bazen tedavinin bir komplikasyonu olarak ortaya çıkar. Ancak geçmişte bu komplikasyona sahip hastalar glukokortikoidlerle başarılı bir şekilde tedavi edilebiliyordu. Bireysel hastalık vakalarında, hastalara interlökin-1 antagonistleri verildi. Bu tedavinin bireysel vakalarda etkili olduğu kanıtlanmıştır. Tedaviye ek olarak, hasta takibi de önemli bir önleyici adımdır.
Lenfoma gibi komplikasyonlar mümkün olan en kısa sürede tedavi edilmelidir. Bu nedenle Schnitzler sendromlu hastalardan, hastalığın kendi seyrini dikkatle izlemeleri ve komplikasyonlardan şüpheleniliyorsa bir doktora başvurmaları istenir. Schnitzler'in hastası ilk tanımlamada sendromun bir komplikasyonundan ölmesine rağmen, günümüz hastalarının hayatları tıbbi gelişmeler sayesinde acil bir tehlike altında değil.
İlaçlarınızı burada bulabilirsiniz
➔ Savunma ve bağışıklık sistemini güçlendiren ilaçlarönleme
Schnitzler sendromunun nedenleri hala bilinmemektedir. Aynı şey diğer otoimmün hastalıklar için de geçerlidir. Bu nedenle, araştırma durumu göz önüne alındığında sendromun engellenmesi güçtür.
tamamlayıcı tedavi
Schnitzler sendromu için Aftercare, karakteristik semptomların tedavisine odaklanır. Kural olarak, ciddiyet ve süresi değişir. Schnitzler sendromunun tipik semptomları kronik ürtiker (kurdeşen), kemik ve kas ağrısı, eklem ağrısı, ateş nöbetleri, yorgunluk ve göz enfeksiyonlarıdır.
Ortaya çıkan semptomlar genellikle antiinflamatuar ilaçlar (diklofenak, ibuprofen) veya yüksek doz kortizon ile hafifletilebilir. Bununla birlikte, uzun süreli kortizon kullanımı ciddi yan etkilere neden olabilir. Klinik kalıştan sonra, rutin teşhis için bir doktora düzenli ziyaretler önerilir. Takip sırasında klinik bulgular sürekli izlenmelidir.
Her üç ayda bir kan testleri gereklidir. Genel olarak Schnitzler sendromu için takip bakımı için, belirli yiyeceklerin tüketilmesinin semptomların seyri üzerinde hiçbir etkisi yoktur. Yaz aylarında semptomlar kışın olduğundan daha az belirgin olabilir. Bireysel durumlarda, iltihaplı madde olan interlökin-1'in etkileri ilaçla önlenebilir.
Tipik semptomlar daha sonra uzak kalır. Takip bakımının bir başka görevi de Schnitzler sendromundan kaynaklanan hastalıkları erken aşamada tespit etmektir. Yani amiloidoz riski olabilir. Hematopoietik sistemin hastalanması (lenfoma) göz ardı edilemez. Schnitzler sendromu ömür boyu tedavi edilmelidir.
Bunu kendin yapabilirsin
Schnitzler sendromunda en önemli kendi kendine yardım önlemi, etkilenen eklemleri korumak ve buna göre yaşam tarzınızı değiştirmektir. Etkilenen kişilere, tedaviye başlamadan önce bir uzman tarafından gerekli önlemler konusunda yoğun bir şekilde talimat verilmelidir.
Kalıcı cilt değişiklikleri durumunda, ev ilaçları veya homeopatik ilaçlar da faydalı olabilir. Hasta, kaşıntı, kızarıklık ve kanamaya karşı ek önlemler alabilecek aile hekimine danışmalıdır. Kemiklerin ve eklemlerin stabilitesi, uygun fizyoterapi önlemleri ile iyileştirilebilir. Hasta bir fizyoterapistle görüşmeli ve mümkünse evde bağımsız olarak pratik yapmalıdır.
AA amiloidoz gibi ciddi komplikasyonlar için hastanede hızlı tedavi gereklidir. Akrabalar için en iyisi tıbbi acil servise danışmaktır, böylece gerekli önlemler derhal alınabilir. Acil ilaç verilebilir. Doktorun birincil görevi enjeksiyon bölgelerini kontrol etmektir. Burada iltihaplanma veya başka şikayetler ortaya çıkarsa, daha ileri tedavi gerekir. Diğer olağandışı semptomların olması durumunda, doktor bilgilendirilmelidir.

.jpg)
.jpg)
.jpg)



.jpg)