bir nekrotizan fasiit cilt, deri altı doku ve kasların bakteriyel enfeksiyonudur. En yaygın patojenler A grubu streptokoklar, stafilokoklar veya klostrididir. Hastanın hayatını tehlikeye atmamak için etkilenen doku tamamen çıkarılmalıdır.
Nekrotizan fasiit nedir?

© designua - stock.adobe.com
Fasiit, nekrotizan fasya hastalığıdır. Fasiyal dokudaki hücrelerin yok olmasına neden olan bir iltihaptır. Enflamatuar hastalığa da denir nekrotizan fasiit belirlenmiş. İnsidans 100.000 kişi başına bir vaka olarak verilmiştir. Enflamasyon bakteriyeldir ve hızlı ilerleme gösterir.
Fasya tutulumu ile cilt ve deri altı dokular etkilenir. Bu nedenle hastalık bakteriyel yumuşak doku enfeksiyonu olarak sınıflandırılır. En önemli risk faktörleri, üst düzey metabolik hastalıklar bağlamında ortaya çıkabilen dolaşım bozukluklarını içerir. Bakteriyel patojen türlerine bağlı olarak, iki nakrotizan fasiit alt grubu ayırt edilir.
Bu alt gruplara hastalığın tip I ve tip II adı verilir ve farklı seyirler gösterilebilir. İmmün yetmezliği olan hastalarda enfeksiyonlar genellikle daha şiddetlidir. İlgili bakteriler bu hastaların kan dolaşımına ulaşırsa sepsis veya septik şok riski yüksektir. Sonuç olarak, nekrotizan fasiit, immün yetmezliği olan hastalar için yaşamı tehdit eden bir duruma dönüşebilir.
nedenleri
Periferik damarlarda dolaşım bozukluğu olan kişiler en çok nekrotizan fasiitten etkilenir. Lenfatik drenaj bozuklukları ve immün yetmezlik de hastalığın gelişimini teşvik eder. Metabolik bozukluklar, özellikle şeker hastaları özellikle risk altındadır. Enfeksiyon genellikle bakterilerin deri altı dokuya girmesine izin veren ciltte lezyonlar veya apseler tarafından tetiklenir.
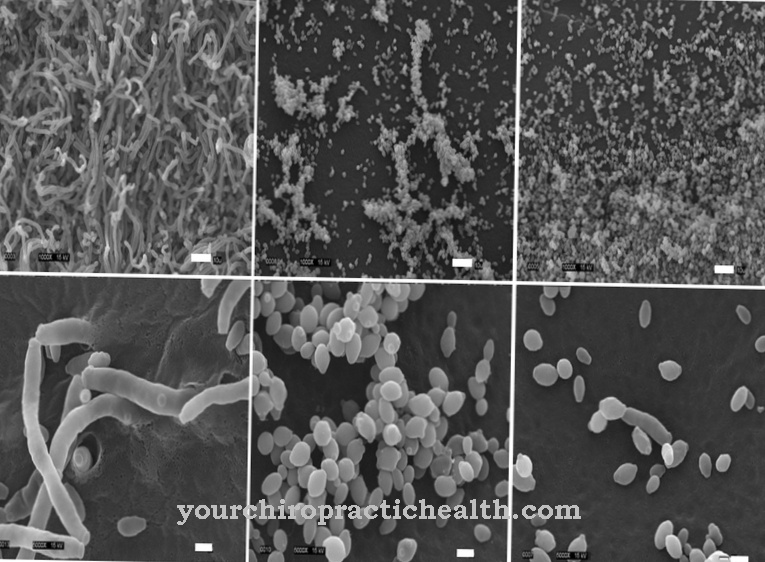
Diyabet için terapötik enjeksiyonlar veya terapötik cerrahi müdahaleler gibi kas içi enjeksiyonlar, bakteriler için deri altı dokuya açılan kapıları da açabilir. Grup A streptokoklar, nekrotizan fasiite neden olan en önemli patojen olarak kabul edilir. Staphylococci veya clostridia da teorik olarak enfeksiyona neden olabilir, ancak nadiren klinik uygulamada yer alır.
Bazen enfeksiyon aynı zamanda karışık bir enfeksiyondur:
- Örneğin Tip 1 nekrotizan fasiit, aerobik-anaerobik karışık enfeksiyona karşılık gelir ve esas olarak cerrahi müdahalelerden sonra ortaya çıkar. * Tip 2 nekrotizan fasiit, A grubu streptokoklardan kaynaklanır ve bu da onu en yaygın enfeksiyon şekli yapar.
- Nekrotizan fasiitin özel bir formu, özellikle erkekleri etkileyen kasık ve genital bölgedeki Fournier kangrenidir.Omfalitli yenidoğanlar, göbek bölgesinin nekrotizan fasiitine daha duyarlıdır.
Belirtiler, rahatsızlıklar ve işaretler
Nekrotizan fasiiti olan hastalar, enfeksiyonun başlangıcında spesifik olmayan semptomlardan muzdariptir. İlk semptomlar çoğunlukla lokal ağrı ve az ya da çok yüksek ateşi içerir. Bu şikayetler başlangıçta genellikle titreme, yorgunluk ve benzeri enfeksiyon belirtileriyle ilişkilendirilir.
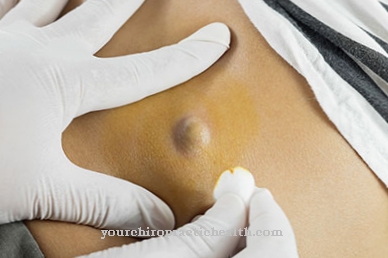
İlk hafta içinde bölgeler iltihaplı süreçler nedeniyle yavaş yavaş şişer. Genellikle bulaşıcı odağın üzerindeki cilt mavimsi kırmızı renktedir ve ilerledikçe mavimsi gri olur. Deri altı dokudaki enflamatuar süreçler nedeniyle, üst kısım aşırı ısınır ve sıklıkla birbirine karışan kabarcıklar atar. Kabarcıklar, viskoz kıvamda açık ila koyu kırmızı bir sıvı içerir.
İleri bir aşamada, etkilenen doku nekrotik hale gelir. Nekrozlar az ya da çok geniş olabilir ve genellikle sadece yumuşak dokuyu değil aynı zamanda sinirleri ve kasları da etkiler. Bu noktadan itibaren, bölgedeki hassas sinirler parça parça öldüğü için ağrı genellikle artık mevcut değildir.
Çoğu durumda, bu işlemler sırasında hastanın ateşi yükselir. İlgili patojenler kan dolaşımına ulaştığında, immünolojik olarak sağlıklı hastalarda, bağışıklık sistemi tarafından dengelenen geçici bir bakteremi oluşur. İmmün sistemi baskılanmış hastalarda bakteremi devam edebilir ve sepsise neden olabilir.
Hastalığın teşhisi ve seyri
Kas fasyasındaki hava kapanımları, nekrotizan fasiit teşhisi yapılırken BT kullanılarak belgelenebilir. Bir şüphe varsa, kabarcıkların delindiği veya biyopsilerin yapıldığı mikrobiyolojik bir teşhis yapılır. Bir gram hazırlığı, önemli teşhis bilgileri sağlar. Mikrobiyal kültür, standart teşhislerden biridir.
Erken teşhisin prognoz üzerinde olumlu bir etkisi vardır. Hızlı ilerleme nedeniyle, gecikmiş tanı ile ölüm oranı, özellikle tip II için yüzde 20 ila 50 oranında yüksektir. Prognoz, özellikle gövde alanı tutulmuşsa, elverişsizdir.
Komplikasyonlar
Bu hastalıkta insanlar bakteriyel bir enfeksiyondan muzdariptir. Ancak çoğu durumda, enfeksiyonlu dokunun tamamı cerrahi olarak çıkarılır, böylece komplikasyonlar genellikle önlenebilir. Bu hastalığı olan hastalar yüksek ateş ve ayrıca yorgunluk ve bitkinlikten muzdariptir.
Uzuvlarda ve baş ağrılarında da ağrı meydana gelebilir ve hastanın yaşam kalitesini önemli ölçüde düşürebilir. Deride de şişlik olur ve derinin kendisi genellikle kahverengiye döner. Ayrıca ciltte kabarcıklar oluşacaktır. Hastalık tedavi edilmezse, sinirler ölür ve felç veya diğer hassasiyet bozuklukları ortaya çıkar. Bu sinir hasarı genellikle geri döndürülemez ve onarılamaz.
Ciddi durumlarda, hastalık kan zehirlenmesine ve dolayısıyla ilgili kişinin ölümüne de neden olabilir. Genellikle hastalık komplikasyonsuz tedavi edilir. Antibiyotiklerin yardımıyla çoğu şikayet nispeten iyi bir şekilde sınırlandırılabilir. Erken teşhisle, hastalığın tamamen olumlu bir seyri olur ve hastanın yaşam beklentisinde bir azalma olmaz.
Ne zaman doktora gitmelisiniz?
Üşüme, ateş ve yorgunluk gibi belirtiler her zaman bir doktor muayenesini gerektirir. Bu şikayetlere deri değişiklikleri de eklenirse altta yatan neden nekrotizan fasiit olabilir ve hemen teşhis edilip tedavi edilmesi gerekir. Risk grupları arasında dolaşım bozuklukları, immün yetmezlik veya lenfatik drenaj bozuklukları olan kişiler yer alır. Diyabetikler ve apse, deri yaralanması veya bakteriyel enfeksiyonu olan hastalar da risk altındadır ve açıklanan semptomların hızla düzelmesi gerekir.
Terapötik enjeksiyonlarla bağlantılı olarak semptomlar ortaya çıkarsa, sorumlu doktor bilgilendirilmelidir. En geç, görünür nekroz ve buna bağlı uzuvlarda ağrı veya kan zehirlenmesi belirtileri ortaya çıktığında bir doktora danışılmalıdır. Etkilenenler aile doktorlarına veya bir dermatoloğa gidebilirler. Nekrotizan fasiitin tipine ve ciddiyetine bağlı olarak, daha sonra tedaviye başka uzmanlar da dahil olacaktır. İlerlemiş bir hastalık, nekroz cerrahi olarak çıkarıldıktan sonra yatan hasta gibi tedavi edilmelidir. Yüksek enfeksiyon riski nedeniyle, herhangi bir cerrahi yaranın da bir uzman tarafından izlenip tedavi edilmesi gerekir.
Tedavi ve Terapi
Nekrotizan fasiit cerrahi olarak tedavi edilir. Etkilenen tüm yumuşak dokular mümkün olan en kısa sürede kökten çıkarılmalıdır. Çok az doku alınırsa, fasiit yüksek hızda yayılır ve yüksek doku kaybına hatta ölüme neden olur. Enfeksiyonun patojenleri son derece agresif patojenlerdir, bu nedenle operasyon sırasında dokuda mikrop bırakılmamalıdır.
Cerrahi müdahale genellikle ilaç tedavisi ile birleştirilir. Bu terapi, genellikle penisilin ile kombinasyon halinde uygulanan klindamisinin günde üç kez uygulanmasından oluşur. Patojenlerin çoğu antibiyotiklere dirençlidir. Bu nedenle, tamamen antibiyotik tedavisi genellikle etkili değildir. Tüm cerrahi ve tıbbi önlemler tükendiğinde ve hiçbir iyileşme sağlanamadığında, hastanın hayatını kurtarmak için etkilenen uzuvların kesilmesi gerekir.
İlaçlarınızı burada bulabilirsiniz
➔ Kızarıklık ve egzamaya karşı ilaçlarGörünüm ve tahmin
Acil cerrahi tedavi, hastanın prognozunu önemli ölçüde iyileştirir. Etkilenenlerin yaşlılığı, kadın cinsiyeti ve diabetes mellitus gibi eşlik eden hastalıklar gibi faktörler de prognozu etkiler. Ayrıca vücut gövdesindeki nekrotizan fasiitin, etkilenenler için önemli ölçüde daha kötü bir görünümle ilişkili olduğu kanıtlanmıştır. Benzer şekilde, özellikle enjeksiyon tedavisinden sonra nekrotizan fasiit için önemli ölçüde artmış bir amputasyon oranı ve mortalite oranından söz edilebilir. Bu nedenle, tüm bu farklı prognostik faktörlerin bilinmesi, doktorun yatarak tedavi sırasında hızlı karar vermesinin temeli olmalıdır.
Cerrahi tedaviden sonra, yoğun tıbbi kompleks tedavi ve antibiyotiklerin uygulanması, etkilenenler için ana odak noktasıdır. Cerrahi, hastaların büyük miktarlarda intravenöz sıvıya ihtiyaç duymasına neden olabilir. Daha sonra yüksek basınçlı bir oksijen odasında tedavi de önerilir. Ancak, bunun ne ölçüde faydalı olduğu belirlenememiştir.
Hastalık seyrinde toksik şok sendromu gelişirse immünoglobulin verilir. Genel ölüm oranı ortalama% 30'dur. Yaşlı hastalarda prognoz, diğer tıbbi bozuklukların eşlik ettiği ve hastalığın ileri bir aşamasında daha kötüdür. Tanı ve tedavide gecikme ve ölü dokunun yetersiz çıkarılması prognozu kötüleştirir.
önleme
Zayıf kan dolaşımı ve immün yetmezlik, nekrotizan fasiit için risk faktörleri olarak kabul edildiğinden, bağışıklık sistemini güçlendirmeye ve kan dolaşımını iyileştirmeye yönelik önlemler, en geniş anlamda önleyici tedbirler olarak yorumlanabilir.
tamamlayıcı tedavi
Nekrotizan fasiitin cerrahi olarak çıkarılmasından sonra dokunun yoğun bir takip muayenesi çok önemlidir. Bakterilerin hala tespit edilip edilemeyeceğini incelemek için düzenli olarak alınan doku örnekleri kullanılır. Etkilenen hastalara ayrıca antibiyotik reçete edilir.
Bununla birlikte bir sorun, nekrotizan fasiite neden olan birçok bakterinin geleneksel antibiyotiklere dirençli olmasıdır. Yeni yaraların hızla oluşma ve genişleme riski vardır. Bu nedenle operasyondan sonraki ilk birkaç gün çeşitli preparatlar uygulanır ve olası bakteri saldırılarına uğrayıp uğramadığının belirlenmesi için testler yapılır.
Uygun bir antibiyotik bulunduğunda, hastalar preparatı birkaç hafta almaya bağımlıdır. Nekrotizan fasiitin tekrarlama riskini azaltmanın tek yolu budur. Hastalık zaten organlara veya uzuvlara saldırdıysa, hastalığın uzun vadeli etkilerini tedavi etmek için daha fazla operasyon ve tedavi yapılması gerekebilir.
Diabetes mellituslu hastalar bir risk grubudur. Diyabet, yara görülme sıklığını önemli ölçüde artırdığından, diabetes mellituslu hastaların yoğun bakıma ihtiyacı vardır. Örneğin bir diyabetolog tarafından yapılan düzenli muayene, küçük yaraların bile oluşmamasını sağlamalıdır. Bu, bakterilerin dokuda yuvalanmasını ve nekrotizan fasiiti tetiklemesini önlemek içindir.
Bunu kendin yapabilirsin
Nekrotizan fasiit yaşamı tehdit edicidir ve hiçbir koşulda etkilenenler hastalığı kendileri tedavi etmeye çalışmamalıdır. Ancak bu, hastaların riski azaltmaya ve hastalığın seyrinin sonuçlarını hafifletmeye yardımcı olamayacağı anlamına gelmez. Fasiit ne kadar erken fark edilirse, amputasyondan kaçınılma şansı o kadar yüksek olur.
Özellikle şeker hastaları ve immün yetmezliği olan kişiler de dahil olmak üzere risk grubu üyeleri, bu nedenle küçük günlük yaralanmaları da yakından izlemeli ve fasiit semptomlarını tanımlamalıdır. Şeker hastası olan ve patates soyarken küçük bir sakatlıktan kısa bir süre sonra aniden ateşi yükselen herkes bunu soğuk algınlığının başlangıcı olarak görmemeli, bunun yerine önlem olarak doktora başvurmalıdır. Riskli hastalar ayrıca yaralanma riskini de azaltmalıdır. Küçük kesikler veya sıyrıklar her zaman önlenemez. Bununla birlikte, oluşma olasılığı azaltılabilir. Özellikle, bahçede çalışırken ve el işi yaparken her zaman koruyucu eldiven giyilmelidir.
Yine de bir yaralanma meydana gelirse, yara derhal temizlenmeli ve dezenfekte edilmelidir. Yara için optimum ilk bakım, enfeksiyon ve dolayısıyla fasiit riskini azaltabilir. Şeker hastaları ayrıca sağlıklı bir diyet ve düzenli egzersiz yoluyla bağışıklık sistemlerini güçlendirmeye ve uzuvlara kan akışını iyileştirmeye yardımcı olabilir. Bu aynı zamanda fasiit riskini de azaltır.




.jpg)
.jpg)
.jpg)